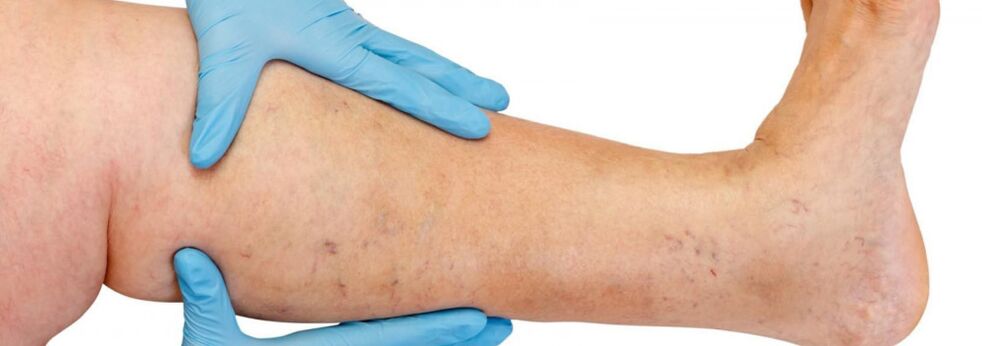
Alajäsemete venoosse süsteemi anatoomilist struktuuri iseloomustab suur varieeruvus. Instrumentaaluuringu andmete hindamisel ja õige ravimeetodi valikul on suur roll venoosse süsteemi ehituse individuaalsete iseärasuste tundmisel.
Alajäsemete veenid jagunevad pindmisteks ja sügavateks. Alumiste jäsemete pindmine veenisüsteem saab alguse varvaste venoossetest põimikutest, moodustades jalalaba seljaosa venoosse võrgustiku ja jala naha dorsaalkaare. Sellest tekivad mediaalsed ja külgmised marginaalsed veenid, mis lähevad vastavalt suuremasse ja väiksemasse saphenoosveeni. Suur saphenoosveen on keha pikim veen, sisaldab 5–10 paari klappe ja selle normaalne läbimõõt on 3–5 mm. See pärineb sääre alumisest kolmandikust mediaalse epikondüüli ees ja tõuseb jala ja reie nahaalusesse koesse. Kubeme piirkonnas voolab suur saphenoosveen reieluu veeni. Mõnikord võib reitel ja säärel olevat suurt saphenoosveeni tähistada kahe või isegi kolme tüvega. Väike saphenoosveen algab jala alumisest kolmandikust piki selle külgpinda. 25% juhtudest voolab see popliteaalveeni popliteaalõõnde piirkonnas. Muudel juhtudel võib väike saphenoosveen tõusta popliteaalsest lohust kõrgemale ja voolata reieluu, suurde saphenoosveeni või reie süvaveeni.
Jala seljaosa süvaveenid saavad alguse jalalaba dorsaalsetest metatarsaalveenidest, mis suubuvad jalalaba dorsaalsesse venoossesse võlvi, kust veri voolab eesmistesse sääreluu veenidesse. Jala ülemise kolmandiku tasemel ühinevad eesmised ja tagumised sääreluu veenid, moodustades popliteaalveeni, mis asub samanimelise arteri suhtes külgmisel ja mõnevõrra tagapool. Popliteaalse lohu piirkonnas voolab väike saphenoosveen ja põlveliigese veenid popliteaalveeni. Reie süvaveen voolab tavaliselt reieveeni 6-8 cm allpool kubemevolti. Kubeme sideme kohal saab see anum epigastimaalse veeni, niude ümbritsevat süvaveeni, ja läheb välisesse niudeveeni, mis ühineb ristluuliigese sisemise niudeveeniga. Paaritud ühine niudeveen algab pärast välise ja sisemise niudeveenide liitumist. Parem ja vasak ühine niudeveen ühinevad, moodustades alumise õõnesveeni. See on suur ventiilideta anum, pikkusega 19-20 cm ja läbimõõduga 0,2-0,4 cm. Alumisel õõnesveenil on parietaalsed ja vistseraalsed oksad, mille kaudu voolab veri alajäsemetest, torso alaosast, kõhuorganitest ja väikesest vaagnast.
Perforeeruvad (suhtlevad) veenid ühendavad süvaveenid pindmiste veenidega. Enamikul on klapid, mis paiknevad suprafastsiaalselt ja tänu millele liigub veri pindmistest veenidest sügavatesse. On otseseid ja kaudseid perforeerivaid veene. Otsesed ühendavad otseselt süva- ja pindmiste veenide võrgustikke, kaudsed kaudselt, see tähendab, et need voolavad kõigepealt lihasveeni, mis seejärel süvaveeni.
Valdav enamus perforeeruvatest veenidest tekivad pigem lisajõgedest kui suure saphenoosveeni tüvest. 90% patsientidest esineb jala alumise kolmandiku mediaalse pinna perforeerivate veenide ebakompetentsust. Säärel täheldatakse kõige sagedamini Cocketti perforeerivate veenide ebakompetentsust, mis ühendab suure saphenoosveeni (Leonardo veeni) tagumist haru süvaveenidega. Reie keskmises ja alumises kolmandikus on tavaliselt 2-4 kõige püsivamat perforeerivat veeni (Dodd, Gunter), mis ühendavad otseselt suure saphenoosveeni tüve reieluuveeniga. Väikese saphenoosveeni varikoosse transformatsiooniga täheldatakse kõige sagedamini ebakompetentseid sideveene jala keskmises, alumises kolmandikus ja külgmise malleolu piirkonnas.
Haiguse kliiniline kulg
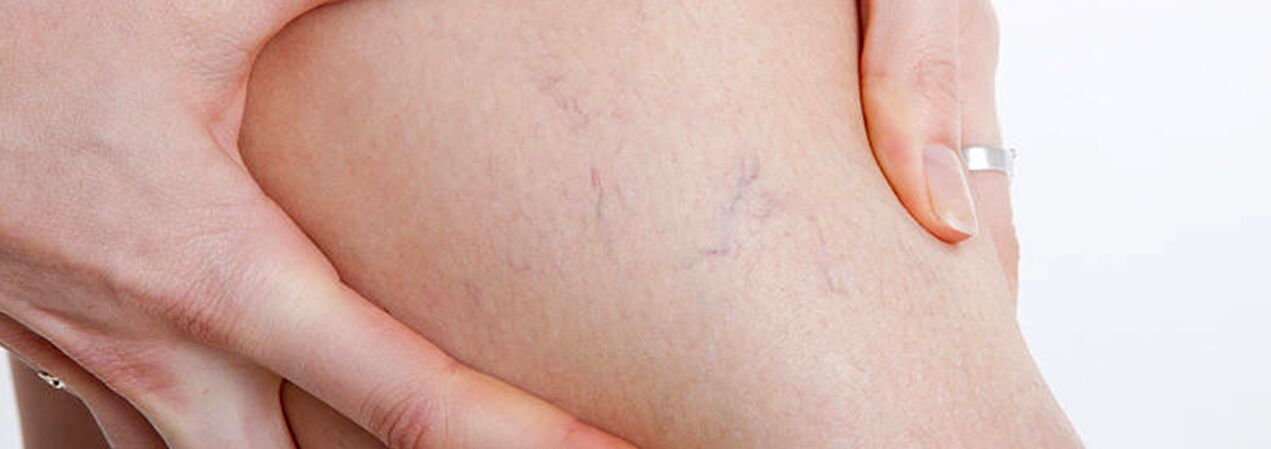
Enamasti tekivad veenilaiendid suure saphenoosveeni süsteemis, harvemini väikese sapeenveeni süsteemis ja algavad jalgade veenitüve lisajõgedest. Haiguse loomulik kulg algstaadiumis on üsna soodne; esimesed 10 aastat või rohkem, peale iluvea, ei pruugi patsiente miski häirida. Seejärel, kui õigeaegset ravi ei toimu, hakkavad ilmnema kaebused raskustunde, jalgade väsimuse ja nende turse kohta pärast füüsilist aktiivsust (pikk kõndimine, seismine) või pärastlõunal, eriti kuumal aastaajal. Enamik patsiente kurdab valu jalgades, kuid põhjalikul küsitlemisel on võimalik tuvastada, et just see on täiskõhutunne, raskustunne ja täiskõhutunne jalgades. Isegi lühikese puhkuse ja jäseme kõrgendatud asendi korral väheneb aistingute raskusaste. Just need sümptomid iseloomustavad venoosset puudulikkust haiguse selles staadiumis. Kui me räägime valust, siis on vaja välistada muud põhjused (alajäsemete arteriaalne puudulikkus, äge venoosne tromboos, liigesevalu jne). Haiguse hilisem progresseerumine põhjustab lisaks laienenud veenide arvu ja suuruse suurenemisele troofiliste häirete esinemist, mis on sageli tingitud ebakompetentsete perforeerivate veenide lisandumisest ja süvaveenide klapipuudulikkusest.
Perforeeruvate veenide puudulikkuse korral piirduvad troofilised häired jala mis tahes pinnaga (lateraalne, mediaalne, tagumine). Troofilised häired ilmnevad algstaadiumis naha lokaalse hüperpigmentatsioonina, seejärel toimub nahaaluse rasvkoe paksenemine (induratsioon) kuni tselluliidi tekkeni. See protsess lõpeb haavandilise-nekrootilise defekti tekkega, mille läbimõõt võib ulatuda 10 cm või rohkem ja ulatuda sügavale fastsiasse. Venoossete troofiliste haavandite tüüpiline esinemiskoht on mediaalse malleoli piirkond, kuid haavandite lokaliseerimine säärel võib olla erinev ja mitmekordne. Troofiliste häirete staadiumis tekib kahjustatud piirkonnas tugev sügelus ja põletustunne; Mõnel patsiendil tekib mikroobne ekseem. Valu haavandi piirkonnas ei pruugi väljenduda, kuigi mõnel juhul on see intensiivne. Selles haiguse staadiumis muutub jala raskustunne ja turse pidevaks.
Veenilaiendite diagnoosimine
Eriti raske on diagnoosida veenilaiendite prekliinilist staadiumi, kuna sellisel patsiendil ei pruugi jalgadel veenilaiendeid esineda.
Sellistel patsientidel lükatakse jalgade veenilaiendite diagnoos ekslikult tagasi, kuigi esineb veenilaiendite sümptomeid, viiteid, et patsiendi sugulased põevad seda haigust (pärilik eelsoodumus), ja ultraheliandmed esialgsete patoloogiliste muutuste kohta venoosses süsteemis.
Kõik see võib kaasa tuua optimaalse ravi alustamise tähtaegade möödalaskmise, pöördumatute muutuste tekkimise veeniseinas ning väga tõsiste ja ohtlike veenilaiendite tüsistuste tekke. Alles siis, kui haigus avastatakse varases prekliinilises staadiumis, on võimalik vältida jalgade venoosse süsteemi patoloogilisi muutusi läbi minimaalse ravitoime veenilaienditele.
Erinevate diagnostiliste vigade vältimine ja õige diagnoosi panemine on võimalik alles pärast patsiendi põhjalikku läbivaatust kogenud spetsialisti poolt, kõigi tema kaebuste õiget tõlgendamist, haigusloo üksikasjalikku analüüsi ja maksimaalset võimalikku teavet jalgade venoosse süsteemi seisundi kohta, mis on saadud kõige kaasaegsemate seadmete abil (instrumentaaldiagnostika meetodid).
Mõnikord tehakse perforeerivate veenide täpse asukoha kindlaksmääramiseks dupleksskannimist, mis tuvastab venovenoosse refluksi värvikoodis. Klapi puudulikkuse korral lõpetavad nende klapid Valsava manöövri või survetestide ajal täielikult sulgumise. Klapi puudulikkus põhjustab venovenoosse refluksi ilmnemist, mis on kõrge läbi ebakompetentse saphenofemoraalse ristmiku ja madal läbi jala ebakompetentsete perforeerivate veenide. Seda meetodit kasutades on võimalik registreerida vere vastupidine vool läbi ebakompetentse klapi prolapseerunud lehtede. Seetõttu on diagnoos mitmeastmeline või mitmetasandiline. Tavaolukorras tehakse diagnoos pärast ultraheli diagnostikat ja fleboloogi läbivaatust. Eriti rasketel juhtudel tuleb aga uuring läbi viia etapiviisiliselt.
- Esiteks viib fleboloogi kirurg läbi põhjaliku uurimise ja küsitlemise;
- vajadusel saadetakse patsient täiendavatele instrumentaalsetele uurimismeetoditele (dupleksne angioskaneerimine, flebostsintigraafia, lümfostsintigraafia);
- kaasuvate haigustega (osteokondroos, veenilaiendite ekseem, lümfovenoosne puudulikkus) patsientidele pakutakse nende haiguste alast konsultatsiooni juhtivate spetsialistide konsultantidega) või täiendavaid uurimismeetodeid;
- kõiki operatsiooni vajavaid patsiente konsulteerib esmalt opereeriv kirurg ja vajadusel anestesioloog.
Ravi
Konservatiivne ravi on näidustatud peamiselt patsientidele, kellel on kirurgilise ravi vastunäidustusi: üldise seisundi tõttu, veenide kerge laienemisega, mis põhjustab ainult kosmeetilisi ebamugavusi, või kirurgilisest sekkumisest keeldumisel. Konservatiivne ravi on suunatud haiguse edasise arengu ärahoidmisele. Sellistel juhtudel tuleb patsiente soovitada siduda kahjustatud pind elastse sidemega või kanda elastseid sukki, asetada jalad perioodiliselt horisontaalasendisse ning teha spetsiaalseid harjutusi jalalabale ja säärele (painutamine ja sirutamine hüppe- ja põlveliiges), et aktiveerida lihas-veenipump. Elastne kompressioon kiirendab ja suurendab verevoolu reie süvaveenides, vähendab vere hulka saphenoosveenides, takistab tursete teket, parandab mikrotsirkulatsiooni ja aitab normaliseerida ainevahetusprotsesse kudedes. Sidumisega tuleks alustada hommikul, enne voodist tõusmist. Side kantakse kerge pingega varvastest reieni, kanna ja hüppeliigese kohustusliku haardega. Iga järgnev sideme ring peaks kattuma eelmisega poole võrra. Soovitatav on kasutada sertifitseeritud meditsiinilist kudumit, mille kompressiooniaste valitakse individuaalselt (1 kuni 4). Patsiendid peaksid kandma mugavaid kõva talla ja madala kontsaga kingi, vältima pikaajalist seismist, rasket füüsilist tööd ning töötamist kuumas ja niiskes kohas. Kui töötegevuse iseloomu tõttu peab patsient pikka aega istuma, siis tuleb jalad asetada kõrgendatud asendisse, asetades jalgade alla vajaliku kõrgusega spetsiaalse aluse. Soovitav on kõndida veidi iga 1-1,5 tunni järel või seista varvastel 10-15 korda. Sellest tulenevad säärelihaste kokkutõmbed parandavad vereringet ja suurendavad venoosset väljavoolu. Une ajal peavad jalad olema kõrgendatud asendis.
Patsientidel soovitatakse piirata vee ja soola tarbimist, normaliseerida kehakaalu, võtta perioodiliselt diureetikume ja ravimeid, mis parandavad venoosset toonust. Näidustuste kohaselt on ette nähtud ravimid, mis parandavad kudede mikrotsirkulatsiooni. Ravi jaoks on soovitatav kasutada mittesteroidseid põletikuvastaseid ravimeid.
Füsioteraapial on veenilaiendite ennetamisel oluline roll. Tüsistusteta vormide puhul on kasulikud veeprotseduurid, eriti ujumine, soojad (mitte üle 35°) jalavannid 5-10% lauasoola lahusega.
Kompressioonskleroteraapia
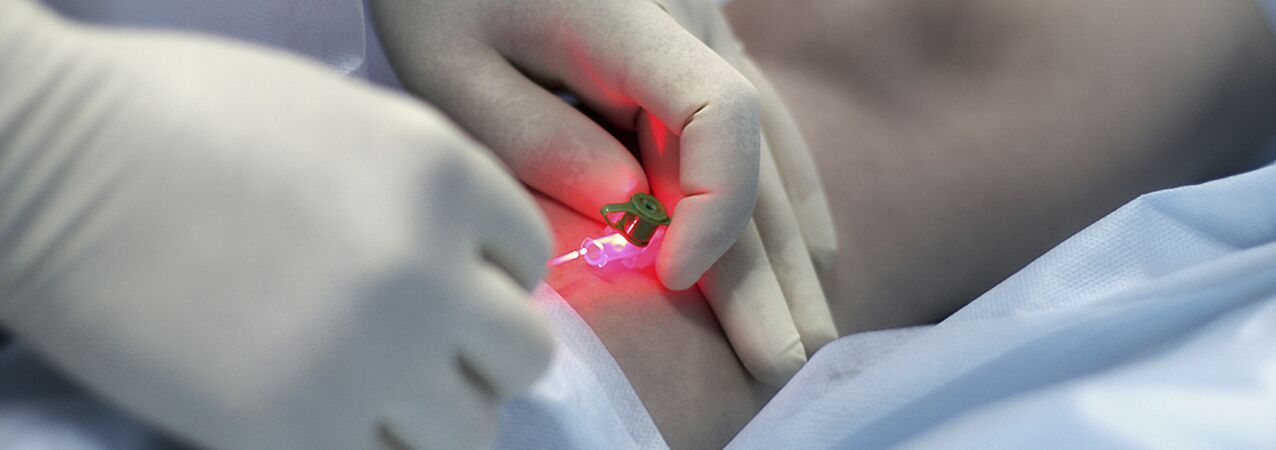
Veenilaiendite süsteravi (skleroteraapia) näidustuste üle vaieldakse endiselt. Meetod seisneb skleroseeriva aine sisestamises laienenud veeni, selle edasises kokkusurumises, desolatsioonis ja skleroosis. Nendel eesmärkidel kasutatavad kaasaegsed ravimid on üsna ohutud, st ei põhjusta ekstravasaalsel manustamisel naha ega nahaaluse koe nekroosi. Mõned spetsialistid kasutavad skleroteraapiat peaaegu kõigi veenilaiendite vormide puhul, teised aga lükkavad meetodi täielikult tagasi. Tõenäoliselt peitub tõde kusagil keskel ja haiguse algstaadiumis noortel naistel on mõistlik kasutada süstimismeetodit. Ainus asi on see, et neid tuleb hoiatada retsidiivi võimaluse eest (suurem kui kirurgilise sekkumise korral), vajaduse eest pikka aega (kuni 3-6 nädalat) pidevalt kanda fikseerivat kompressioonsideme ja tõenäosuse eest, et veenide täielikuks skleroosiks võib olla vaja mitu seanssi.
Veenilaiendite patsientide rühma peaksid kuuluma telangiektaasiaga ("ämblikveenid") ja väikeste saphenoossete veenide võrgusilma laienemisega patsiendid, kuna nende haiguste tekke põhjused on identsed. Sel juhul saate koos skleroteraapiaga ka perkutaanne laserkoagulatsioon, kuid alles pärast sügavate ja perforeerivate veenide kahjustuste välistamist.
Perkutaanne laserkoagulatsioon (PLC)
See on meetod, mis põhineb selektiivse fotokoagulatsiooni (fototermolüüsi) põhimõttel, mis põhineb laserenergia erineval neeldumisel erinevate ainete poolt organismis. Meetodi eripäraks on selle tehnoloogia kontaktivaba olemus. Fookuspea koondab energia naha veresoonde. Anumas olev hemoglobiin neelab selektiivselt teatud lainepikkusega laserkiire. Laseri toimel toimub veresoone luumenis endoteeli hävimine, mis viib veresoone seinte liimimiseni.
PLK efektiivsus sõltub otseselt laserkiirguse läbitungimissügavusest: mida sügavamal on anum, seda pikem peaks olema lainepikkus, seega on PLK näidustused üsna piiratud. Anumate puhul, mille läbimõõt ületab 1,0-1,5 mm, on mikroskleroteraapia kõige tõhusam. Arvestades ämblikveenide ulatuslikku ja hargnenud levikut jalgadel ning veresoonte muutuvat läbimõõtu, kasutatakse praegu aktiivselt kombineeritud ravimeetodit: esimeses etapis tehakse üle 0,5 mm läbimõõduga veenide skleroteraapiat, seejärel eemaldatakse laseriga ülejäänud väiksema läbimõõduga "tähed".
Protseduur on praktiliselt valutu ja ohutu (naha jahutamist ja anesteetikume ei kasutata), kuna aparaadi valgus kuulub spektri nähtavasse ossa ning valguse lainepikkus on kujundatud nii, et vesi kudedes ei keeks ja patsient ei saaks põletushaavu. Kõrge valutundlikkusega patsientidel on soovitatav eelnevalt kasutada lokaalanesteetilise toimega kreemi. Erüteem ja turse taanduvad 1-2 päeva jooksul. Pärast kuuri, umbes kahe nädala jooksul, võib mõnel patsiendil tekkida töödeldud nahapiirkonna tumenemine või heledamaks muutumine, mis seejärel kaob. Heleda nahaga inimestel on muutused peaaegu märkamatud, kuid tumeda naha või tugeva päevitusega patsientidel on sellise ajutise pigmentatsiooni oht üsna suur.
Protseduuride arv sõltub juhtumi keerukusest - veresooned on erineva sügavusega, kahjustused võivad olla väikesed või hõivata üsna suure nahapinna, kuid tavaliselt ei ole vaja rohkem kui neli laserteraapia seanssi (igaüks 5-10 minutit). Maksimaalne tulemus nii lühikese ajaga saavutatakse tänu seadme valgusimpulsi ainulaadsele “ruudukujulisele” kujule; see suurendab selle efektiivsust võrreldes teiste seadmetega, vähendades ka kõrvaltoimete võimalust pärast protseduuri.
Kirurgiline ravi
Operatsioon on ainus radikaalne ravimeetod alajäsemete veenilaiendite korral. Operatsiooni eesmärk on kõrvaldada patogeneetilised mehhanismid (veno-venoosne refluks). See saavutatakse suure ja väikese saphenoosveeni peamiste tüvede eemaldamise ja ebakompetentsete sideveenide ligeerimisega.
Veenilaiendite kirurgilisel ravil on saja-aastane ajalugu. Varem, ja paljud kirurgid teevad seda siiani, kasutati veenilaiendites suuri sisselõikeid ja üld- või spinaalanesteesiat. Jäljed pärast sellist "mini-flebektoomiat" jäävad operatsiooni eluaegseks meeldetuletuseks. Esimesed veenide operatsioonid (Schade, Madelungi sõnul) olid nii traumaatilised, et nendest tulenev kahju ületas veenilaiendite kahju.
1908. aastal tuli Ameerika kirurg Babcock välja meetodi nahaaluste veenide tõmbamiseks, kasutades oliiviga jäika metallist sondi. Täiustatud kujul kasutatakse seda veenilaiendite eemaldamise operatsioonimeetodit endiselt paljudes riiklikes haiglates. Veenilaiendid eemaldatakse eraldi sisselõigete abil, nagu soovitas kirurg Narat. Seega nimetatakse klassikalist flebektoomiat Babcock-Narati meetodiks. Flebektoomial Babcock-Narati järgi on puudusi - suured armid pärast operatsiooni ja naha tundlikkuse rikkumine. Töövõime väheneb 2-4 nädalat, mistõttu on patsientidel raske veenilaiendite kirurgilise raviga nõustuda.
Fleboloogid on välja töötanud ainulaadse tehnoloogia veenilaiendite raviks ühe päevaga. Keerulisi juhtumeid opereeritakse kasutades kombineeritud tehnoloogia. Peamised suured veenilaiendite tüved eemaldatakse inversiooni eemaldamise teel, mis hõlmab minimaalset sekkumist naha minilõigete (2–7 mm) kaudu, mis praktiliselt ei jäta arme. Minimaalselt invasiivse tehnika kasutamine hõlmab minimaalset kudede traumat. Selle operatsiooni tulemuseks on veenilaiendite kõrvaldamine suurepärase esteetilise tulemusega. Kombineeritud kirurgiline ravi viiakse läbi täieliku intravenoosse või spinaalanesteesia all, maksimaalne haiglaravi kestus on kuni 1 päev.
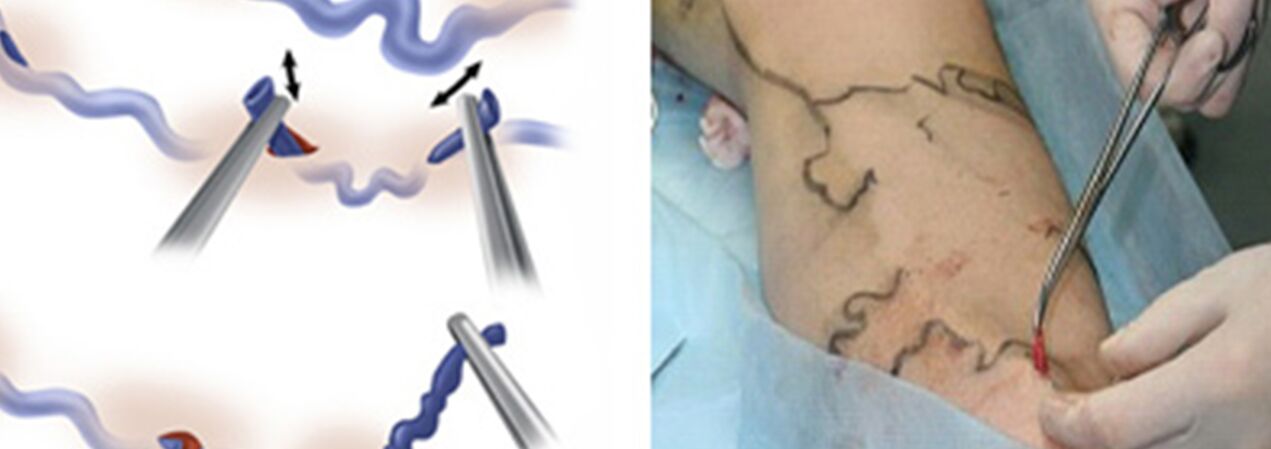
Kirurgiline ravi hõlmab:
- Ristektoomia - suure saphenoosveeni tüve süvaveenide süsteemi voolamise koha ületamine;
- Stripping on veenilaiendi fragmendi eemaldamine. Eemaldatakse ainult veenilaiend, mitte terve veen (nagu klassikalises versioonis).
Tegelikult miniflebektoomia asendas Narati tehnika peaveenide varikoossete lisajõgede eemaldamiseks. Varem tehti veenilaiendite käigus naha sisselõiked 1-2 kuni 5-6 cm, mille kaudu veenid isoleeriti ja eemaldati. Soov parandada sekkumise kosmeetilist tulemust ja veenide eemaldamine mitte traditsiooniliste sisselõigete, vaid mini-lõigete (punktsioonide) kaudu sundis arste välja töötama tööriistu, mis võimaldavad minimaalse nahadefekti kaudu teha peaaegu sama asja. Nii tekkisid erineva suuruse ja konfiguratsiooniga flebektoomia “konksude” komplektid ning spetsiaalsed spaatlid. Ja tavalise skalpelli asemel hakati naha läbitorkamiseks kasutama väga kitsa teraga skalpelle või üsna suure läbimõõduga nõelu (näiteks 18G läbimõõduga nõel, mida kasutatakse veenivere analüüsimiseks). Ideaalis on sellise nõelaga torkejälg mõne aja pärast praktiliselt nähtamatu.
Mõningaid veenilaiendite vorme ravitakse ambulatoorselt kohaliku tuimestuse all. Minimaalne trauma miniflebektoomia ajal, samuti vähene sekkumisrisk võimaldab seda operatsiooni teha päevahaiglas. Pärast operatsioonijärgset minimaalset jälgimist kliinikus saab patsiendi iseseisvalt koju saata. Operatsioonijärgsel perioodil säilitatakse aktiivne elustiil, soodustatakse aktiivset kõndimist. Ajutine töövõimetus ei kesta tavaliselt üle 7 päeva, siis on võimalik tööle asuda.
Millal kasutatakse mikroflebektoomiat?
- Kui suure või väikese saphenoosveeni varikoossete tüvede läbimõõt on üle 10 mm;
- Pärast peamiste subkutaansete tüvede tromboflebiidi põdemist;
- Pärast tüvede rekanaliseerimist pärast muud tüüpi ravi (EVLT, skleroteraapia);
- Väga suurte üksikute veenilaiendite eemaldamine.
See võib olla iseseisev operatsioon või olla veenilaiendite kombineeritud ravi komponent, mis on kombineeritud veenide laserravi ja skleroteraapiaga. Kasutustaktika määratakse individuaalselt, võttes alati arvesse patsiendi venoosse süsteemi ultraheli dupleksskaneerimise tulemusi. Mikroflebetoomiat kasutatakse erinevatel põhjustel muutunud veenide eemaldamiseks erinevates kohtades, sealhulgas näol. Frankfurti professor Varadi töötas välja oma mugavad instrumendid ja sõnastas kaasaegse mikroflebektoomia põhipostulaadid. Varadi flebektoomia meetod annab suurepäraseid kosmeetilisi tulemusi ilma valu ja haiglaravita. See on väga vaevarikas, peaaegu ehtetöö.
Pärast veenioperatsiooni
Operatsioonijärgne periood pärast tavalist "klassikalist" flebektoomiat on üsna valus. Mõnikord valmistavad muret suured hematoomid ja tekivad tursed. Haava paranemine sõltub fleboloogi kirurgilisest tehnikast; mõnikord on lümfi lekkimine ja märgatavate armide pikaajaline moodustumine; sageli pärast suurt flebektoomiat jääb kanna piirkonnas tundlikkuse kaotus.
Seevastu pärast miniflebektoomiat ei vaja haavad õmblemist, kuna need on ainult punktsioonid, valu ei ole ja nahanärvide kahjustusi pole praktikas täheldatud. Kuid selliseid flebektoomia tulemusi saavutavad ainult väga kogenud fleboloogid.






















